同是肌瘤,为啥有人月经正常,有人却贫血、难怀孕?
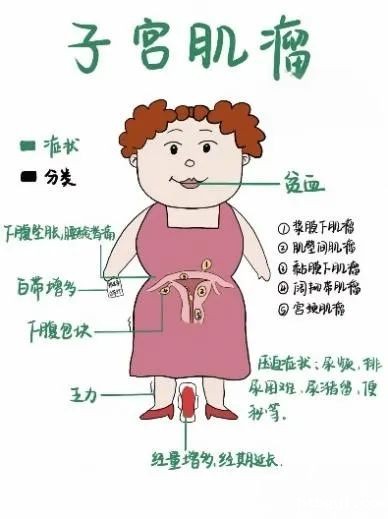
子宫肌瘤作为妇科最常见的良性肿瘤,是生育年龄女性最常见的盆腔良性肿瘤,可影响女性生育能力,在女性中的发病率高达20%-40%,在妊娠女性中的发病率波动为10%~16.7%。多见于30~50岁女性,依据肌瘤大小、部位、临床症状及患者年龄、生育需求等选择保守、药物、手术、子宫动脉栓塞术、高能聚焦超声等治疗。但你知道吗?肌瘤的生长位置不同,引发的症状和风险可能天差地别!今天咱们就一起来揭开子宫肌瘤的神秘面纱。 一、肌瘤 “安家” 大揭秘:三个位置,三种命运! 子宫肌瘤按生长位置分三类,每类的症状和治疗方法都差别很大哦。 1.黏膜下肌瘤(“窝里横” 的家伙) 位置:紧贴子宫内膜,是生长在子宫腔内或凸向子宫腔生长。 症状:月经紊乱(月经量暴增、经期延长)→贫血风险高;妊娠失败(占据受精卵着床空间)→不孕或流产风险。 治疗优先级:最高!即使肌瘤较小(如2-3cm),若引发严重贫血或不孕,需优先处理。 2.肌壁间肌瘤 位置:深埋子宫肌层,占病例的60%-70%。 症状:若向宫腔方向生长,可能挤压内膜导致月经异常;若向外生长,则可能压迫膀胱(尿频)或直肠(便秘)。 治疗策略:无症状可观察,若直径>5cm或引发压迫症状,需手术。 3.浆膜下肌瘤(“外面横”) 位置:突出于子宫表面,甚至仅靠蒂部连接,占病例的10%。 症状:多数无症状,但带蒂肌瘤可能发生蒂扭转→突发剧烈腹痛;巨大肌瘤可导致腹部隆起,易被误认为肥胖。 治疗选择:无症状者定期复查,蒂扭转需急诊手术。
二、位置不同,治疗方法大不同 1.黏膜下肌瘤 首选宫腔镜手术:微创切除,保留子宫,术后妊娠率显著提升。 药物辅助:促性腺激素释放激素激动剂(GnRHa)(如亮丙瑞林)短期缩小肌瘤,纠正贫血后手术更安全。 2.肌壁间肌瘤 聚焦超声消融(HIFU):无创治疗,适合有生育需求者。 腹腔镜/开腹肌瘤剔除:适用于多发性或巨大肌瘤。 3.浆膜下肌瘤 观察为主:无症状且生长缓慢者可每年复查超声。 腹腔镜切除:若蒂扭转或直径>10cm,需及时干预。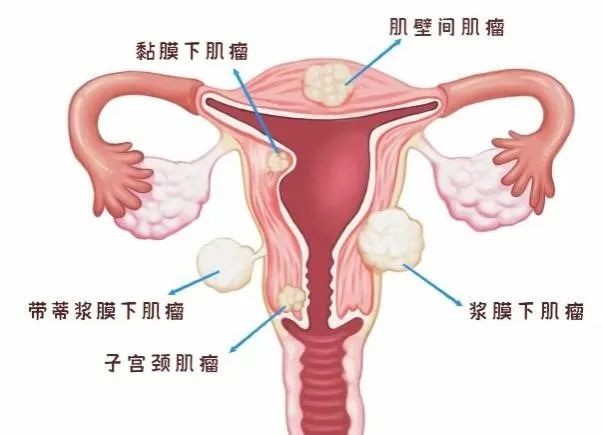
三、备孕姐妹必看!肌瘤位置和生育风险的关系 黏膜下肌瘤:就算它还不到 3cm,也可能让胚胎没法着床,打算要娃的姐妹,最好在孕前就把它切掉。 肌壁间肌瘤:要是没压到宫腔,倒是可以试着带瘤怀孕,不过孕期得小心肌瘤变性的风险。 浆膜下肌瘤:一般不会影响怀孕,但是带蒂的肌瘤,孕期得警惕蒂扭转。
四、重要提醒:别被这些误区耽误了治疗! 误区 1:觉得 “肌瘤小就不用管”。错啦!位置可比大小重要多了,黏膜下肌瘤即使小也需要处理。 误区 2:以为 “吃药能把肌瘤消掉”。目前药物治疗只能暂时让肌瘤变小,没办法根治。 误区 3:认为 “绝经后肌瘤自然就萎缩了”。这仅适用于激素依赖性肌瘤,而浆膜下肌瘤可能持续存在。 姐妹们,子宫肌瘤的治疗得根据咱自己的情况来,肌瘤位置、症状、生娃打算,一个都不能少。建议咱每年至少做一次妇科超声检查,要是月经不正常了,或者感觉盆腔有压迫感,一定要赶紧去医院。早发现、早评估,才能好好守护咱们的子宫健康哟!